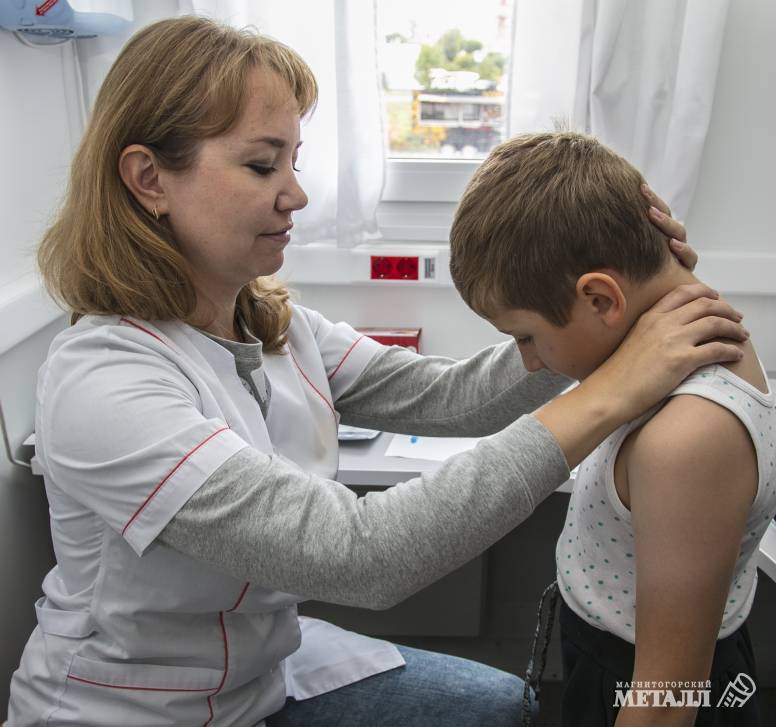Дата была установлена в честь дня рождения врача и физиолога Фредерика Бантинга, который совместно Джоном Маклеодом и Гербертом Бестом выполнил работы по получению гормона поджелудочной железы — инсулина – и разработал метод лечения сахарного диабета. За эту работу Бантинг и Маклеод в 1923 году были удостоены Нобелевской премии по медицине.
Факты о диабете
Сахарный диабет — группа эндокринных заболеваний, связанных с нарушением усвоения глюкозы вследствие абсолютной или относительной недостаточности гормона инсулина. В этой группе выделяют сахарный диабет 1-го типа – связанный с аутоиммунным разрушением бета-клеток поджелудочной железы, вырабатывающих инсулин. Этот тип диабета требует пожизненной заместительной гормональной терапии. Сахарный диабет 2-го типа связан с развитием инсулинрезистентности. Также выделяют сахарный диабет беременных, латентный аутоиммунный диабет у взрослых (LADA) и ряд более редких форм этого заболевания.
Самым тяжёлым считается СД-1. Чаще он диагностируется у детей и подростков, хотя может развиться и во взрослом возрасте. Причина заболевания – генетические «поломки» в организме, которые при воздействии провоцирующих факторов «включают» механизм разрушения клеток поджелудочной железы. Причём запустить аутоиммунный процесс может всё что угодно – от банальной вирусной инфекции до сильного стресса. По частоте выявления новых случаев СД-1 Челябинская область, увы, в числе лидеров в стране.
Нельзя недооценивать тяжесть этой коварной болезни. Уколы инсулина – не панацея. Они, безусловно, спасают жизнь человека с СД-1, но только в случае длительной и стабильной компенсации можно говорить об относительно полноценном качестве жизни. Если же СД-1 не компенсирован, уровень сахара в течение дня резко повышается и понижается, выпадая из нормативных значений, следствием могут стать серьёзные нарушения в работе органов и систем. Добиться же компенсации можно только строго выполняя все медицинские рекомендации, при соблюдении диеты и строгом подсчёте потребляемых углеводов. Эта задача целиком и полностью ложится на самого пациента или его родителей.
История Вики
«Назвать СД-1 образом жизни – издевательство. Наш диабет не лечится ни спортом, ни диетами, ни полным отказом от углеводов. Это иммунный сбой, безвозвратная гибель клеток, вырабатывающих гормон, который участвует в усвоении углеводов. А дальше всю жизнь колоть этот гормон. Попробуй сымитировать работу поджелудочной с учётом то роста в пубертате, то болезней, которые вдруг требуют повысить (а иногда рандомно понизить), казалось бы, такую привычную дозу инсулина, то холодно, то жарко, то стресс, то спорт, то влюблённость, то, будь она неладна, магнитная буря! Никак нельзя полноценно заменить функцию «сломанного» органа», – этот крик души поместила на свою страничку в соцсети мама из Магнитогорска, дочери которой чуть меньше года назад поставили диагноз – сахарный диабет первого типа. О своём опыте принятия этого диагноза она рассказала читателям «Магнитогорского металла».
– Симптомы были самые очевидные – потеря веса и постоянная жажда, – говорит Арина Сойнова. – Но именно на них я меньше всего обратила внимание. Так получилось, что в это время Вика встала на ролики, по несколько часов в день были тренировки, поэтому потеря в весе не казалась мне чем-то странным. Наоборот, из пышки дочь превратилась в стройную девочку, это даже радовало. Но были и нетипичные симптомы, именно с них и начались наши походы по врачам. Сначала себорея, никакое лечение не помогало. Потом добавились сухость кожи, шелушение, пятна как веснушки на ногах, нетерпимая чувствительность кожи к любым прикосновениям и в какой-то момент – онемение пальцев на ногах, тошнота по утрам. Начали обследование с педиатра, потом были дерматолог, гастроэнтеролог, гинеколог. И, наконец, эндокринолог, перед визитом к которому сдали минимальный набор анализов. Вечером раздался звонок из лаборатории – сахар 20! На следующий день мы уже были в приёмном покое третьей детской больницы, и там прозвучал диагноз: «сахарный диабет 1 типа».
Все дети области, получившие этот серьёзный диагноз, проходят обследование в Челябинской областной детской клинической больнице, чтобы подобрать подходящую инсулинотерапию. Так и Вику с мамой через несколько дней отправили в ЧОДКБ.
– Все мамы с поступающими вновь выявленными диа-детьми выглядят почти одинаково – пустой взгляд, чёрное от горя лицо, – продолжает Арина рассказ. – Я была такая же. Благодаря психологу и поддержке других диа-мам из Магнитогорска, быстро приняла болезнь. Решила не тратить время, силы и нервы на выяснение, «почему это произошло с моим ребёнком?». Ответ ничего не изменит. Ходила по палатам, знакомилась с подростками, у которых стаж болезни 5–10 лет. Обычные, весёлые, иногда шкодные дети – жизнь не кончается с этим диагнозом!
В ЧОДКБ Арину и Вику научили пользоваться инсулином, подобрали дозы и отправили в самостоятельную жизнь. И тут начались проблемы. По рецепту в аптеке им предложили совсем другой инсулин.
– Не было ни опыта, ни рекомендаций от лечащего врача на смену инсулина, ни желания экспериментировать над собственным ребенком, – рассказывает наша героиня. – И мы, группа родителей диа-детей, обратились к депутату с просьбой помочь получать нужный инсулин. Депутат передал обращение в прокуратуру, мы стали разбираться, почему нарушается простая логическая взаимосвязь: назначение лечащего врача не исполняется Минздравом – то, что завезли, то и выдают. Проблема глобальная, она всё ещё актуальна. Решение пока не найдено.
Мама Вики стала изучать нормативные документы по вопросам инвалидности, региональным и федеральным льготам, реабилитации.
– С приятным удивлением узнала, что есть сертификат на реабилитацию детей-инвалидов на сумму 104 тысячи рублей. Это инициатива нашего губернатора, не во всех регионах есть такая помощь! – говорит Арина. – А вот перечень реабилитационных услуг, на которые можно потратить этот сертификат, показался мне не рассчитанным на реабилитацию детей с нашим диагнозом. Я написала в министерство социальных отношений просьбу расширить перечень на услуги по сохранению зрения, ведь диабет имеет основным осложнением потерю зрения. И мне ответили! Перечень был расширен. Теперь сертификатом можно оплатить даже очки и контактные линзы. Это, конечно, большое подспорье и моя первая маленькая победа, благодаря которой я поверила, что можно достучаться до любой инстанции.
Диабетические гаджеты – это чудесные инновационные изобретения, очень облегчающие жизнь. Нам выдаются датчики непрерывного контроля уровня глюкозы, которые сканируются мобильным телефоном, что спасает от многочисленных проколов пальцев для измерения глюкометром. Глюкометр, конечно, тоже есть. Он всё равно необходим. Существует множество программ для телефонов, позволяющих строить графики работы инсулина и углеводные графики, чтоб прогнозировать взлёты и падения глюкозы крови, а самое главное – предупреждающие звуковым сигналом о резком падении сахара или его росте. Даже ночью наш сахар под контролем чудо-программы. Инсулиновая помпа имитирует работу поджелудочной железы и проводит непрерывное введение инсулина. Дочь пока на инсулиновых ручках, ждём очередь на получение помпы за счёт ОМС. И это будет ещё один шаг к полноценной жизни. Конечно, непросто освоить эти инновации, но вполне по силам.
Самым сложным Арине казалась социализация. Страшно было пойти в школу, в кафе, как отреагируют люди на уколы инсулина в общественном месте? Решили, что стесняться нечего. Будут вопросы – на них всегда можно ответить. Вернувшись в школу после выписки, Вика показала одноклассникам презентацию, посвященную сахарному диабету.
– Это очень сплотило ребят, они всегда горой за Вику, помогают и поддерживают. Совершенно не считают её «не такой». Учителям раздали буклеты-памятки. Всё идёт своим чередом. Радости, как и прежде, приходят в нашу жизнь и остаются в ней.
Никаких специальных диет Вика не придерживается. Её мама считает, что в подростковом возрасте запреты и ограничения могут дать обратный эффект.
– Я сказала: «Можешь есть всё, если знаешь, сколько инсулина требуется для этой еды», – объясняет Арина Сойнова. – Пришлось разобраться, что такое углеводы, в каких продуктах они содержатся, почему именно на углеводы нужен инсулин, как белки и жиры влияют на глюкозу крови. Мне в какой-то степени повезло, что Вика заболела в осознанном возрасте. Она всё поняла и приняла болезнь, как данность. Сейчас она хорошо ориентируется в дозах инсулина, в составах блюд. Все любимые блюда потихоньку вернулись в рацион. Больше стало овощей, меньше сладкого. Очень важна дисциплина. Вика дважды в этом году ездила в лагерь (до диабета не ездила ни разу, боялась). Конечно, это не обычные лагеря, а с сопровождением врачей-эндокринологов. Мне, как маме, было страшно её отпускать. Но она справилась, набралась опыта и впечатлений, а я научилась доверять ей. Мы стараемся сохранить наш прежний образ жизни – учёба, ролики, вокал, конкурсы, путешествия. Диабет можно держать под контролем. Для этого сейчас есть все возможности, главное – не опускать руки, иметь чёткие понятия о правильной компенсации, любые ошибки воспринимать как опыт. Родителям, столкнувшимся с таким диагнозом, хочу сказать: будет непросто. Когда болеет ребёнок, вместе с ним «болеем» и мы. В самом начале пути один очень хороший детский врач мне сказал: «Всё, что нужно для лечения диабета – это инсулин и хорошая мать». Разве можем мы позволить себе быть другими для своих детей? Наградой будет их долгая и счастливая жизнь!
Комментарий специалиста
Немного статистики: в 2023 году в Магнитогорске среди детей впервые было выявлено 25 случаев сахарного диабета первого типа. В 2024 году – уже 16 случаев. В настоящий момент на учёте находятся 174 ребёнка с СД-1.
– Мы шагнули в ту эру, когда генетические анализы вышли на первое место при постановке диагноза. Сейчас диабет диагностируют даже у малышей от 0 до 3-х лет, – говорит главный внештатный детский эндокринолог города Анна Нефёдова. – Раньше считали, что диабет 1-го типа – это дети и молодой возраст, диабет второго типа – только взрослые. Но генетики стали выявлять случаи сахарного диабета второго типа среди детей, как и его моногенные формы. Самый тяжёлый, конечно, СД-1. Все дети с диабетом первого типа состоят на учёте у эндокринолога в обязательном порядке, все получают инвалидность. Им выплачивается денежное пособие, государство выдаёт сертификаты на реабилитацию. В Магнитогорске работает школа диабета, которую я провожу. Занятия проводятся амбулаторно в детской поликлинике по адресу: Комсомольская, 15/1.
Анна Александровна уточнила, что обучение можно также пройти онлайн – для этого существует масса ресурсов. Диа-дети бесплатно обеспечиваются датчиками непрерывного контроля глюкозы. Помпы закрытого типа также устанавливают бесплатно – в зависимости от потребностей и нюансов ведения пациента. Выдают их в Челябинской областной больнице и в Национальном медицинском исследовательском центре эндокринологии в Москве. На помпы существует очередь.
– Наверное, все слышали новость о том, что учёные за счёт стволовых клеток смогли вырастить бета-клетки поджелудочной железы, которые подсадили пациенту с сахарным диабетом первого типа, – уточняет специалист. – И уже в течение года человек обходится без инсулинотерапии. Но сам аутоиммунный процесс в данном случае не изменён. Сколько продлится этот светлый промежуток без инсулина – никто не знает. Также сейчас исследуется, в том числе и в России, препарат, который уменьшает длительность без инсулинотерапии, но воздействует на сам аутоиммунный процесс. Привлекаются пациенты, предлагается участие в исследованиях. То есть лечение не стоит на месте, но не так быстро, как нам бы хотелось, – чтобы уже завтра стало возможным излечение, пока нет.
Анна Александровна отмечает: родители, с одной стороны, не должны зацикливаться на болезни. Но и пускать всё на самотёк, перекладывая полностью ответственность на ребёнка, – неправильно.
– У некоторых весь день и всё время только сахара, сахара, сахара… Понятно, что это напряжённость и тревожность мамы, но у ребёнка жизнь сахарами не ограничивается. СД первого типа – это интеллектуальная болячка. То, как родители понимают, что они делают, для чего, как они смогут объяснить это детям – вот 80 процентов того, что будет дальше. Если родители полностью переложили ответственность на ребёнка в 10–12 лет – он не справится. К сожалению, взрослые не всегда сами способны понять информацию: что значит фактор чувствительности инсулина, как рассчитать углеводный коэффициент и так далее. Поэтому качество жизни и уровень компенсации у всех разный. Кто-то уходит в компенсацию, а кто-то её никогда не достигнет. Мы ведём детей к тому, что они могут жить обычной жизнью, но есть нюансы, которые родители должны проработать совместно с ребёнком.